Łojotokowe zapalenie skóry twarzy to przewlekła, nawrotowa dermatoza związana m.in. z nadmiernym łojotokiem, zaburzeniami mikrobiomu i reakcją zapalną skóry. Jakie są przyczyny ŁZS u dorosłych, jakie leczenie daje najlepsze efekty i jak pielęgnować skórę, by ograniczyć nawroty? Wyjaśniamy także, czy dieta, sauna i zabiegi medycyny estetycznej wpływają na przebieg choroby.

lek. Katarzyna Żórawicz
Dermatolog, wenerolog i lekarz medycyny estetycznej z 15-letnim doświadczeniem. Absolwentka Warszawskiego Uniwersytetu Medycznego, przez lata związana z kliniką dermatologiczną WUM jako wykładowca i badaczka. Specjalizuje się w leczeniu chorób skóry, dermatoskopii oraz zabiegach medycyny estetycznej. Członkini Polskiego Towarzystwa Dermatologicznego i International Dermoscopy Society.
Jakie są przyczyny pojawienia się ŁZS u osób dorosłych?
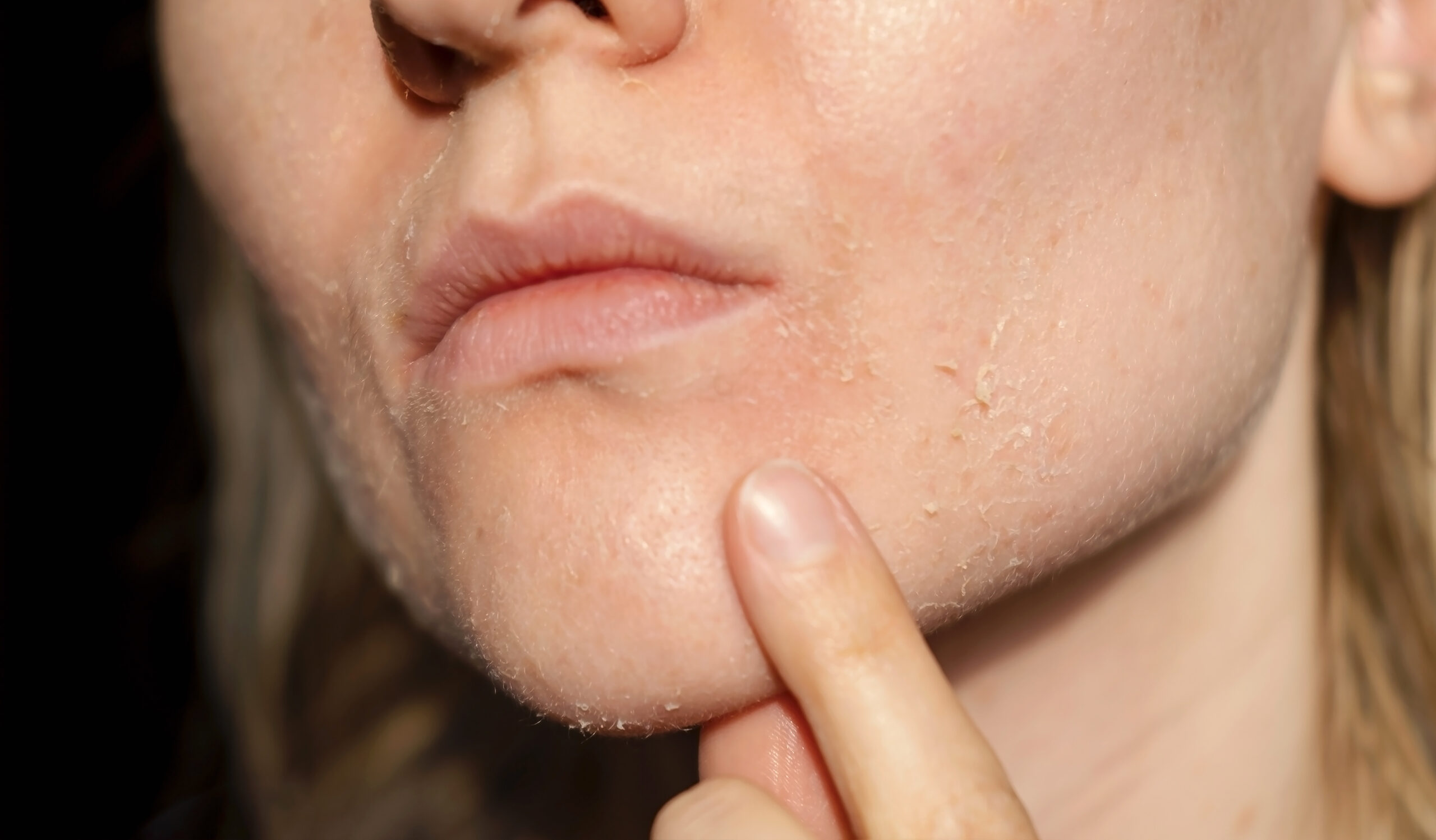
Łojotokowe zapalenie skóry twarzy u dorosłych jest chorobą o złożonej patogenezie, w której nie da się wskazać jednego dominującego czynnika sprawczego. Aktualne publikacje podkreślają współistnienie kilku mechanizmów: kolonizacji skóry przez drożdżaki z rodzaju Malassezia, zaburzenia w składzie mikrobiomu bakteryjnego, zwiększonej aktywności gruczołów łojowych, zaburzeń bariery naskórkowej oraz nadmiernej reakcji zapalnej układu immunologicznego skóry. Malassezia jest elementem prawidłowej mikrobioty, jednak u części pacjentów jej metabolity lipidowe wywołują miejscowy stan zapalny oraz nasilają złuszczanie i rumień. Znaczenie ma nie tylko ilość sebum, lecz także jego skład, który wpływa na warunki wzrostu drożdżaków (zwiększona ilość nadtlenku skwalenu). Zmiany hormonalne, zwłaszcza związane z androgenami, mogą pośrednio wpływać na rozwój i nasilenie choroby, ponieważ zwiększają aktywność gruczołów łojowych i zmieniają skład lipidów skórnych. Badania nie potwierdzają jednak, by ŁZS było bezpośrednio chorobą hormonalną – hormony odgrywają raczej rolę czynnika modulującego przebieg choroby. Istotne znaczenie mają również czynniki środowiskowe i ogólnoustrojowe, takie jak stres, infekcje, niedobór snu, choroby neurologiczne, zaburzenia odporności czy zakażenie HIV, które wiążą się z częstszym występowaniem i cięższym przebiegiem ŁZS.
Jakie leki miejscowe są zalecane i jak powinna wyglądać pielęgnacja skóry?
Podstawą leczenia łojotokowego zapalenia skóry twarzy jest terapia miejscowa, której celem jest ograniczenie kolonizacji Malassezia oraz zmniejszenie stanu zapalnego. Najczęściej stosowanymi preparatami są leki przeciwgrzybicze, przede wszystkim ketokonazol w stężeniu 2 proc., który wykazuje wysoką skuteczność i jest dobrze tolerowany w obrębie twarzy. Alternatywą są preparaty zawierające cyklopiroks, oktopiroks, siarczek selenu, dziegcie, pirytonian cynku. W okresach zaostrzeń, gdy dominują rumień i świąd, krótkotrwale stosuje się słabe kortykosteroidy miejscowe, jednak ze względu na ryzyko działań niepożądanych nie powinny być one używane przewlekle. Standardem w terapii twarzy są inhibitory kalcyneuryny, takie jak takrolimus czy pimekrolimus, które działają przeciwzapalnie bez ryzyka zaniku skóry i są szczególnie przydatne w leczeniu podtrzymującym. Pielęgnacja skóry powinna być delikatna i ukierunkowana na odbudowę bariery naskórkowej. Zaleca się łagodne środki myjące typu syndet, unikanie alkoholu i substancji drażniących oraz regularne stosowanie kremów nawilżających zawierających ceramidy, cholesterol i humektanty. W fazie aktywnej choroby należy zrezygnować z agresywnych peelingów, wysokich stężeń kwasów i retinoidów, które mogą nasilać podrażnienie.
Kiedy miejscowe leczenie uznaje się za nieskuteczne i trzeba włączyć środki farmakologiczne?
Leczenie miejscowe uznaje się za nieskuteczne, gdy mimo prawidłowego stosowania preparatów przeciwgrzybiczych i przeciwzapalnych przez mniej więcej cztery tygodnie nie obserwuje się istotnej poprawy klinicznej lub gdy poprawa jest krótkotrwała i szybko dochodzi do nawrotów. Leczenie ogólne rozważa się również u pacjentów z ciężkim,
rozległym lub szczególnie nawrotowym przebiegiem choroby, a także wtedy, gdy ŁZS istotnie obniża jakość życia. Przed włączeniem terapii ogólnej konieczne jest różnicowanie z innymi dermatozami zapalnymi twarzy, takimi jak trądzik różowaty, łuszczyca czy atopowe zapalenie skóry.
W leczeniu ogólnym łojotokowego zapalenia skóry najczęściej stosuje się doustne leki przeciwgrzybicze. Itrakonazol bywa podawany w dawce 200 mg na dobę przez 7 dni, a następnie w schematach pulsowych jako leczenie podtrzymujące. Flukonazol stosuje się zazwyczaj w dawkach 50 mg dziennie przez 2 tygodnie lub 200–300 mg raz w tygodniu przez kilka tygodni. W wybranych przypadkach jest opisywana skuteczność terbinafiny w dawce 250 mg na dobę. Jeśli chodzi o pacjentów z nasilonym łojotokiem i opornym przebiegiem choroby, w literaturze pojawiają się doniesienia o skuteczności niskodawkowej izotretynoiny, zwykle w dawkach poniżej 0,5 mg/kg masy ciała, co wymaga jednak ścisłego nadzoru dermatologicznego i odpowiedniej kwalifikacji pacjenta.
Czy dieta ma wpływ na rozwój tej choroby? Jaka dieta jest zalecana?
Wpływ diety na przebieg łojotokowego zapalenia skóry nie został jednoznacznie potwierdzony w badaniach klinicznych wysokiej jakości, jednak obserwacje pacjentów i badania ankietowe sugerują, że u części chorych określone produkty mogą nasilać objawy. Najczęściej są wymieniane cukry proste, żywność wysoko przetworzona, alkohol oraz ostre potrawy. Obecne zalecenia mają charakter ogólny i zachowawczy – obejmują dietę o cechach diety śródziemnomorskiej, bogatą w warzywa, owoce, produkty pełnoziarniste, ryby i nienasycone kwasy tłuszczowe. Podkreśla się znaczenie indywidualnej obserwacji i identyfikacji własnych czynników wyzwalających, zamiast restrykcyjnych diet eliminacyjnych.
Jak wyglądają rokowania leczenia i nawrotu choroby?
Łojotokowe zapalenie skóry ma charakter przewlekły i nawrotowy, co oznacza, że celem leczenia nie jest trwałe wyleczenie, lecz długoterminowa kontrola objawów i wydłużanie okresów remisji. Rokowanie jest dobre w sensie ogólnym, ponieważ choroba nie prowadzi do trwałych uszkodzeń skóry, jednak nawroty są częste zwłaszcza w okresach stresu, zmęczenia lub ekspozycji na niekorzystne warunki środowiskowe. Regularne leczenie podtrzymujące oraz właściwa pielęgnacja pozwalają u większości pacjentów utrzymać chorobę w stanie łagodnym lub remisji.
Z jakich procedur medycyny estetycznej może korzystać chory, jeśli chce poprawić stan skóry? Z jakich, jeśli chce działać prewencyjnie na objawy starzenia?
Zabiegi medycyny estetycznej u pacjentów z łojotokowym zapaleniem skóry powinny być planowane przede wszystkim w okresie remisji. W aktywnej fazie choroby skóra jest reaktywna i podatna na podrażnienia, dlatego intensywne procedury mogą nasilać objawy. W literaturze jest opisywana skuteczność fototerapii NB-UVB w ciężkich, opornych postaciach ŁZS, choć jest to metoda z wyboru. Zabiegi estetyczne ukierunkowane na poprawę jakości skóry i prewencję starzenia, takie jak toksyna botulinowa, wypełniacze, zabiegi biostymulujące czy nieablacyjne technologie laserowe, mogą być wykonywane po ustabilizowaniu choroby, z zachowaniem ostrożności i odpowiedniej pielęgnacji pozabiegowej. Mezoterapia i procedury silnie naruszające barierę naskórkową wymagają indywidualnej oceny, ponieważ mogą prowokować rumień i nawroty choroby.
Czy duże zmiany temperatur mają wpływ na chorobę?
Czynniki klimatyczne i gwałtowne zmiany temperatury mogą istotnie wpływać na przebieg łojotokowego zapalenia skóry. Badania epidemiologiczne wskazują, że niska temperatura, niska wilgotność powietrza oraz ograniczona ekspozycja na promieniowanie UV sprzyjają zaostrzeniom choroby. Mróz, wiatr i suche powietrze w sezonie grzewczym prowadzą do uszkodzenia bariery naskórkowej i nasilają rumień oraz złuszczanie. Z kolei sauna, wysoka temperatura i intensywne pocenie się mogą u części pacjentów prowokować świąd i nasilenie zmian, prawdopodobnie przez drażniące działanie potu i sprzyjanie rozwojowi drożdżaków. Reakcja na te czynniki jest jednak indywidualna, dlatego zaleca się obserwację własnych reakcji skóry i dostosowanie stylu życia.
Bibliografia
Akbulut T.O. et al., Is the Frequency of Seborrheic Dermatitis Related to Climatic Factors?, 2022
Alshaebi M. et al., Association Between Diet and Seborrheic Dermatitis, 2023.
Clark G.W., Pope S.M., Jaboori K.A., Diagnosis and Treatment of Seborrheic Dermatitis, „American Family Physician” 2015.
Dall’Oglio F. et al., An Overview of the Diagnosis and Management of Seborrheic Dermatitis, „Clinical Cosmetic and Investigational Dermatology” 2022.
Gupta A.K., Richardson M., Systematic review of oral treatments for seborrheic dermatitis, „Journal of the European Academy of Dermatology and Venereology” 2014.
Hald M. et al., Evidence-based Danish Guidelines for the Treatment of Seborrheic Dermatitis, 2015.
Wikramanayake T.C. et al., Seborrheic dermatitis – looking beyond Malassezia, „Experimental Dermatology” 2019.